Giới thiệu
Suy thận cấp là một vấn đề lâm sàng thường gặp ở khoa chăm sóc đặc biệt. Khoảng 80% bệnh nhân trong khoa chăm sóc đặc biệt được cho là bị tổn thương ống thận cấp là nguyên nhân gây ra suy thận cấp, thay vì bệnh cầu thận cấp hoặc bệnh kẽ, mặc dù dữ liệu trên người về bệnh lý của suy thận cấp còn khan hiếm. Mặc dù suy thận cấp và hoại tử ống thận cấp được định nghĩa khác nhau, nhưng chúng thường được sử dụng đồng nghĩa trong bối cảnh lâm sàng. Chúng tôi sẽ tránh thuật ngữ hoại tử ống thận cấp vì hoại tử có thể không phải là dấu hiệu đặc trưng của tổn thương ống thận và chỉ có thể chứng minh được với sự trợ giúp của mô bệnh học. Thật vậy, apoptosis là một cơ chế quan trọng khác và có khả năng hồi phục được của tổn thương và chết tế bào ống thận do thiếu máu cục bộ, cho thấy một sơ đồ phân loại được đề xuất cho suy thận cấp, bao gồm các tiêu chí riêng biệt cho creatinine và lượng nước tiểu đầu ra được gọi là nguy cơ rối loạn chức năng thận, tổn thương thận, suy chức năng thận, mất chức năng thận và tiêu chí bệnh thận giai đoạn cuối.
Tổn thương ống thận có thể là kết quả của tổn thương do thiếu máu cục bộ hoặc độc tính với thận ở thận. Các ví dụ kinh điển về tổn thương do thiếu máu cục bộ/tái tưới máu (I/R) ở thận gặp phải tại giường là sốc và hồi sức, phẫu thuật mạch máu và tim lớn, ghép thận từ người chết và các trường hợp khác. Các nguyên nhân lâm sàng của suy thận cấp, có liên quan đến độc tính với thận, bao gồm bệnh thận do thuốc cản quang và việc sử dụng thuốc kháng khuẩn, kháng nấm, kháng vi-rút và thuốc kìm tế bào. Tương tự như hạ huyết áp giảm thể tích máu và sốc, suy thận cấp độc với thận (do thuốc cản quang gây ra) cũng ít nhất một phần là do trung gian huyết động, với I/R thận là một đặc điểm nổi bật gây ra. Tuy nhiên, trong các khoa chăm sóc đặc biệt, 35% đến 50% các trường hợp suy thận cấp có thể là do nhiễm trùng huyết. Suy thận cấp liên quan đến nhiễm trùng huyết xảy ra ở khoảng 20% bệnh nhân nhiễm trùng huyết vừa phải đến hơn 50% trong tình trạng sốc nhiễm trùng huyết khi cấy máu dương tính. Sự kết hợp của suy thận cấp và nhiễm trùng huyết có liên quan đến khoảng 70% tỷ lệ tử vong, so với 45% tỷ lệ tử vong ở những bệnh nhân chỉ bị suy thận cấp. Nhìn chung, suy thận cấp có tỷ lệ tử vong lên tới 80%. Mặc dù đã có liệu pháp thay thế thận liên tục và màng lọc tương thích sinh học, tỷ lệ tử vong do suy thận cấp đã cải thiện rất ít trong 15 năm qua.
Sinh bệnh học và sinh lý bệnh
Ngay cả trong tình trạng nhiễm trùng huyết tăng động và sốc với giãn mạch toàn thân, yếu tố sinh bệnh chủ yếu trong suy thận cấp là co mạch thận, hạn chế quá trình lọc nhưng vẫn duy trì chức năng ống thận, như được chứng minh bằng sự tái hấp thu natri và nước ở ống thận tăng lên, được định nghĩa là rối loạn chức năng thận trước thận. Giảm lưu lượng máu thêm nữa, ngay cả khi chỉ thoáng qua, cũng làm giảm oxy hóa thận và sản xuất năng lượng, dẫn đến thiếu máu cục bộ, và tình trạng giảm tưới máu thường theo sau là hồi sức và tái tưới máu. Một số trường hợp tăng creatinin và thiểu niệu thoáng qua có thể phổ biến và có vẻ hồi phục theo thời gian, trong khi thiểu niệu dai dẳng sau tình trạng thiếu máu cục bộ nghiêm trọng hoặc kéo dài sẽ dẫn đến hình ảnh toàn diện của suy thận cấp.
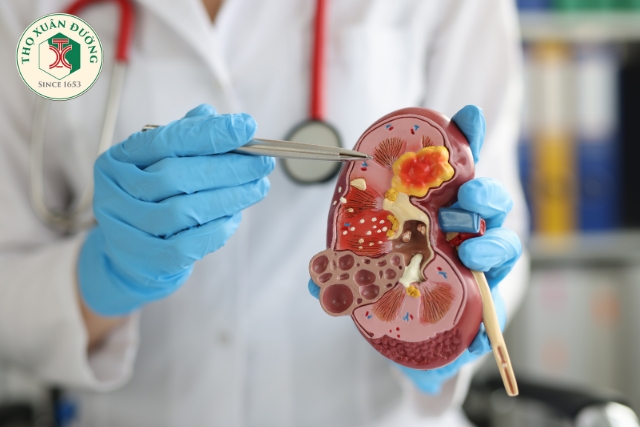
Suy thận cấp được đặc trưng bởi sự suy giảm đột ngột hoặc dần dần trong tốc độ lọc cầu thận, sự tích tụ chậm và đều đặn các sản phẩm thải nitơ và tình trạng thận không có khả năng điều chỉnh sự cân bằng của natri, chất điện giải, axit và nước. Hai thành phần quan trọng trong quá trình giảm lọc cấp tính: thành phần mạch máu, bao gồm co mạch trong thận với sự giảm áp lực lọc cầu thận, tắc nghẽn mạch máu ở tủy ngoài và kích hoạt phản hồi ống thận cầu thận và thành phần ống, bao gồm tắc nghẽn ống thận, rò rỉ dịch lọc qua ống thận và viêm kẽ. Tổn thương do thiếu máu cục bộ trong suy thận cấp thường nghiêm trọng nhất ở ống lượn gần sớm (đoạn S3) và nhánh lên dày của quai Henle. Oxy hóa kém dẫn đến nhiều yếu tố thứ cấp thúc đẩy sự phát triển của tổn thương ống thận, bao gồm sự tích tụ canxi trong tế bào, tạo ra các loại oxy phản ứng, cạn kiệt adenosine triphosphate và apoptosis. Các tế bào ống hoại tử hoặc chết theo chương trình, bong ra vào lòng ống do tế bào chết hoặc do sự kết dính giữa tế bào với tế bào hoặc giữa tế bào với màng đáy bị khiếm khuyết, cản trở dòng nước tiểu và tạo ra áp lực ngược hạn chế quá trình lọc cầu thận. Cơ chế bệnh sinh và sinh lý bệnh được mô tả ở đây tạo thành cơ sở chẩn đoán suy thận cấp.
Tính năng chẩn đoán
Trong thực hành lâm sàng, suy thận cấp có thể được nghi ngờ dựa trên lượng nước tiểu giảm và nồng độ creatinin huyết thanh và/hoặc nitơ urê máu tăng. Các chỉ số nước tiểu cổ điển, đặc biệt là bài tiết phân số natri đã lọc, hiện là xét nghiệm tốt nhất hiện có, có thể giúp phân biệt suy thận cấp đã xác định với suy thận trước thận. Quá trình chuyển từ suy thận trước thận sang suy thận thường liên quan đến sự gia tăng bài tiết phân số natri và urê (thấp) và giảm độ thanh thải thẩm thấu. Tuy nhiên, việc thiếu độ nhạy và độ đặc hiệu hạn chế việc sử dụng các chỉ số này, mặc dù bài tiết phân số urê cao trong suy thận cấp (so với suy thận trước thận) không bị thuốc lợi tiểu làm nhiễu vì bài tiết phân số natri bị ảnh hưởng. Hơn nữa, một số xét nghiệm này không đặc hiệu đối với tình trạng giảm tưới máu thận và tổn thương ống thận cấp tính, trong khi những xét nghiệm khác, bao gồm giá trị creatinin huyết thanh tăng chậm ngay cả sau khi quá trình lọc cầu thận ngừng hoàn toàn, tương đối không nhạy cảm với tình trạng suy giảm chức năng thận.
Cặn nước tiểu cũng có thể hữu ích để phân biệt giữa suy thận trước thận và suy thận cấp. Trong suy thận trước thận, cặn bình thường với các trụ trong suốt hoặc hạt mịn thỉnh thoảng xuất hiện. Protein niệu thường không có, nhưng có thể có vi protein niệu khi thử bằng que thử. Trong suy thận cấp, có thể phát hiện các tế bào biểu mô ống thận và ống góp, cũng như các trụ sắc tố dạng hạt, bạch cầu, sáp và nâu bùn.Tổn thương do thiếu máu cục bộ hoặc độc tố đối với các tế bào biểu mô ống thận có thể dẫn đến bong tróc tế bào vào lòng ống do tế bào chết hoặc do sự kết dính tế bào với tế bào hoặc màng đáy tế bào bị khiếm khuyết. Tuy nhiên, sự hiện diện của các tế bào biểu mô ống thận trong nước tiểu biểu hiện tổn thương tiến triển của ống thận, trong khi việc không có những phát hiện này không loại trừ được tổn thương ống thận. Cặn nước tiểu thiếu độ nhạy để phát hiện tổn thương ống thận ở giai đoạn đầu. Tế bào bong bóng là những tế bào lớn, kỳ lạ với một nhân đơn chứa một hoặc nhiều túi chứa đầy chất lỏng và đi kèm với các thể mỡ hình bầu dục. Sự hiện diện của những tế bào có khả năng sống này trong cặn nước tiểu gợi ý, nhưng không nhạy cảm và không đặc hiệu đối với suy thận cấp thiếu máu cục bộ.
Nguyên nhân gây suy thận
Nguyên nhân trước thận
Nguyên nhân trước thận gây suy thận cấp là phổ biến, trong đó suy giảm thể tích nội mạch là nguyên nhân phổ biến nhất. Sốt, nôn mửa và tiêu chảy có thể dẫn đến giảm tưới máu thận. Mất nước do bất kỳ nguyên nhân nào, bao gồm cả thuốc lợi tiểu, có thể gây suy thận cấp.
Tăng nitơ máu trước thận xảy ra trong các bệnh dẫn đến giảm thể tích máu động mạch hiệu dụng. Các bệnh này bao gồm suy tim, suy gan và hội chứng thận hư.
Thuốc chống viêm không steroid và thuốc ức chế men chuyển angiotensin được biết là gây ra chứng tăng nitơ máu trước thận. Thuốc chống viêm không steroid ảnh hưởng đến thận bằng cách ngăn chặn cyclooxygenase, dẫn đến tăng thromboxane A2, một chất co mạch mạnh của các tiểu động mạch tiền cầu thận. Vì các mạch máu này cung cấp máu cho thận nên co mạch gây ra tình trạng giảm tưới máu cầu thận.
Thuốc ức chế men chuyển angiotensin ngăn chặn sản xuất angiotensin II, gây giãn mạch các tiểu động mạch ra sau cầu thận. Sự giãn mạch dẫn đến giảm áp lực cầu thận, có thể gây ra chứng tăng nitơ máu.
Các bệnh mạch máu lớn như huyết khối, thuyên tắc và tách thành mạch cũng có thể làm giảm tưới máu thận.
Nguyên nhân trong thận
Nguyên nhân gây suy thận cấp tại thận được phân loại thành nguyên nhân ở ống thận, cầu thận, kẽ thận và mạch máu.
Tổn thương ống thận thường do thiếu máu cục bộ hoặc độc tố thận. Nếu tình trạng tăng nitơ máu trước thận và tưới máu kém tiếp tục mà không được điều trị, các tế bào ống thận sẽ bắt đầu chết. Tình trạng này được gọi là "hoại tử ống thận cấp tính". Hoại tử ống thận cấp tính không phải là một thực thể riêng biệt; đúng hơn, nó là dấu hiệu của tình trạng thiếu máu cục bộ nghiêm trọng hơn ở thận. Do đó, tăng nitơ máu trước thận và thiếu máu cục bộ ống thận đại diện cho các giai đoạn trong chuỗi tổn thương ống thận.
Hoại tử ống thận cấp có ba giai đoạn: khởi phát, duy trì và phục hồi. Sau tổn thương ban đầu ở thận, giai đoạn duy trì thường kéo dài một đến hai tuần. Trong giai đoạn phục hồi, có thể có tình trạng lợi tiểu rõ rệt và chức năng thận phục hồi chậm. Cho đến nay, chưa có liệu pháp nào được chứng minh là có thể đẩy nhanh quá trình phục hồi sau hoại tử ống thận cấp.
Cần nỗ lực ngăn ngừa sự phát triển của hoại tử ống thận cấp ở những bệnh nhân có nguy cơ cao. Các tình trạng khiến bệnh nhân có nguy cơ mắc tình trạng này bao gồm tình trạng tăng nitơ máu trước thận không được điều trị và sử dụng thuốc gây độc thận hoặc tiếp xúc với các chất độc thận khác.
Viêm cầu thận, một nguyên nhân không phổ biến gây suy thận cấp, có các biểu hiện toàn thân như sốt, phát ban và viêm khớp. Các phát hiện trong nước tiểu bao gồm trụ hồng cầu, tiểu máu và protein niệu. Điều quan trọng là phải đánh giá tất cả bệnh nhân bị viêm cầu thận để tìm các bệnh như lupus ban đỏ hệ thống. Có thể cần tham khảo ý kiến bác sĩ chuyên khoa thận; có thể cần sinh thiết thận.
Viêm kẽ thận cấp tính là một rối loạn kẽ dẫn đến suy thận cấp. Viêm kẽ thận cấp tính thường là kết quả của phản ứng dị ứng với thuốc. Các triệu chứng bao gồm sốt và phát ban. Số lượng bạch cầu ái toan trong huyết thanh và nước tiểu có thể tăng cao. Các bệnh tự miễn, nhiễm trùng và các bệnh thâm nhiễm cũng có thể dẫn đến viêm kẽ thận. Nếu nghi ngờ một loại thuốc là tác nhân gây bệnh, việc ngừng thuốc ngay lập tức và chăm sóc hỗ trợ là điều cần thiết. Corticosteroid có thể có lợi.
Bệnh mạch máu có thể xảy ra ở mức độ vi mạch và mạch máu lớn. Tùy thuộc vào vị trí của tổn thương, nguyên nhân mạch máu có thể là trước thận hoặc trong thận. Các quá trình vi mạch thường biểu hiện dưới dạng thiếu máu tan máu vi mạch và suy thận cấp thứ phát do huyết khối hoặc tắc mạch nhỏ. Cần nghi ngờ nguyên nhân mạch máu lớn của suy thận cấp ở những bệnh nhân lớn tuổi. Những nguyên nhân này bao gồm hẹp hoặc huyết khối động mạch thận, thuyên tắc xơ vữa thứ phát do rung nhĩ và bệnh động mạch chủ hoặc tách động mạch cấp.
Nguyên nhân sau thận
Nguyên nhân sau thận gây suy thận cấp dẫn đến tắc nghẽn đường thoát của thận. Nguyên nhân bao gồm phì đại tuyến tiền liệt, ống thông, khối u, hẹp và tinh thể. Bàng quang thần kinh cũng có thể gây tắc nghẽn.
Vì các nguyên nhân sau thận có thể dễ dàng hồi phục, nên việc loại trừ chúng là bắt buộc. Sự phục hồi chức năng thận tỷ lệ thuận với thời gian tắc nghẽn. Siêu âm thận có thể được sử dụng để đánh giá bệnh nhân bị ứ nước thận. Vì không sử dụng thuốc cản quang nên chức năng thận không bị suy giảm thêm.
Việc phát hiện ra một số dấu ấn sinh học trong nước tiểu và huyết thanh cho phép phát hiện sớm tổn thương và rối loạn chức năng thận (ống thận) cấp tính trước khi mức lọc cầu thận giảm và creatinin huyết thanh tăng. Các dấu ấn này có thể phải đáp ứng một số yêu cầu để hữu ích trong các bối cảnh lâm sàng. Chúng phải cho phép phát hiện sớm tổn thương ống thận và xác định các phân đoạn nephron bị ảnh hưởng nhiều nhất. Chúng phải phản ánh sự cải thiện và xấu đi của tổn thương thận và có thể đo lường nhanh chóng và đáng tin cậy. Hầu hết các dấu ấn để phát hiện sớm suy thận cấp đều cần đánh giá triển vọng ở quần thể lớn. Sự kết hợp của các dấu ấn, bao gồm các enzym ống thận, NHE-3, NGAL và KIM-1, có thể sẽ cần thiết để tối ưu hóa độ nhạy và độ đặc hiệu cho suy thận cấp và việc sử dụng chúng cuối cùng có thể dẫn đến các biện pháp phòng ngừa và điều trị sớm.
BS. Nguyễn Yến (Thọ Xuân Đường)




.gif)