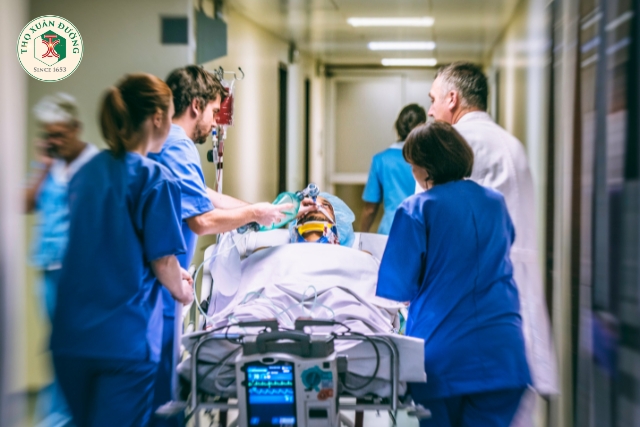
Theo Tổ chức Y tế Thế giới (WHO), mỗi năm có khoảng 11,9 triệu ca đột quỵ mới trên toàn cầu và hàng triệu người sống sót với các di chứng nặng nề như liệt nửa người, rối loạn ngôn ngữ, suy giảm nhận thức vĩnh viễn. Ăn mòn sức khỏe cộng đồng, đột quỵ cũng chiếm tỷ lệ cao trong các nguyên nhân tử vong và tàn phế.
Ở Việt Nam, đột quỵ là gánh nặng y tế lớn với khoảng 200.000 ca mới mỗi năm, khiến hàng nghìn người tử vong hoặc trở thành người tàn phế.
Trong điều trị đột quỵ, yếu tố thời gian có ý nghĩa sống còn: càng can thiệp sớm, tỷ lệ sống và phục hồi chức năng càng cao. Khái niệm “giờ vàng” phản ánh thời điểm quan trọng này - khoảng thời gian đầu tiên sau khi triệu chứng xuất hiện mà trong đó điều trị tích cực có thể cứu sống mô não và giảm tối đa di chứng.
Định nghĩa và phân loại
Đột quỵ não là tình trạng não bị tổn thương cấp do gián đoạn nguồn cung cấp máu, thường là do cục huyết khối gây tắc mạch (đột quỵ thiếu máu não) hoặc vỡ mạch máu (đột quỵ xuất huyết).
- Nhồi máu não (Ischemic Stroke): chiếm khoảng 85% các trường hợp đột quỵ.
- Xuất huyết não (Hemorrhagic Stroke): khoảng 15% các trường hợp còn lại, thường nặng và nguy cơ tử vong cao hơn.
Cả hai thể này đều cần cấp cứu tức thì, nhưng chiến lược điều trị và thời gian can thiệp có thể khác nhau.
Sinh lý bệnh và lý do “thời gian và tế bào não”
Trong đột quỵ nhồi máu, khi mạch não bị tắc, mô não thiếu oxy ngay lập tức. Mỗi phút trôi qua, có khoảng 1,9 triệu tế bào thần kinh chết đi nếu không được tái tưới máu.
Quá trình mất tế bào này diễn ra nhanh chóng, và vùng “penumbra” - vùng não bị thiệt hại chưa hoàn toàn, vẫn có thể hồi phục được nếu lưu lượng máu được tái lập kịp thời. Đây chính là cơ sở sinh lý để đề cao thời gian can thiệp sớm.
“Giờ vàng” trong đột quỵ
“Giờ vàng” là khoảng thời gian đầu sau khi triệu chứng đột quỵ khởi phát, khi việc can thiệp y tế có hiệu quả tối ưu nhất trong việc cứu sống mô não và giảm tỷ lệ di chứng nặng. Mặc dù tên gọi “giờ vàng” gợi ý 60 phút đầu, trong thực hành lâm sàng cấp cứu đột quỵ, cửa sổ điều trị tiêu chuẩn hiện nay thường là trong vòng 4,5 giờ kể từ khi triệu chứng đầu tiên xuất hiện.
Một số nghiên cứu chuyên sâu thậm chí đề cập đến “giờ vàng” 60 phút đầu trong điều trị cấp tính để tối ưu hóa kết quả.
Thời gian vàng tiêu chuẩn hiện nay:
- ≤ 4,5 giờ: Nhiều bệnh nhân nhồi máu não có thể điều trị tiêu sợi huyết (tPA) đường tĩnh mạch nếu nhập viện và xét nghiệm phù hợp trong khoảng thời gian này.
- ≤ 6 giờ hoặc lâu hơn: Với kỹ thuật can thiệp nội mạch (thrombectomy), cửa sổ điều trị có thể mở rộng hơn tùy thuộc vào đánh giá hình ảnh não và tình trạng penumbra. Các nghiên cứu tiên tiến còn cho thấy có thể lên tới 6–24 giờ trong trường hợp chọn lọc sử dụng phần mềm đánh giá mô não.
Nhận diện dấu hiệu sớm
Việc nhận biết sớm triệu chứng đột quỵ ngay khi nó xảy ra là bước then chốt để bệnh nhân tiếp cận điều trị trong “giờ vàng”.
FAST là chữ viết tắt đơn giản giúp mọi người nhanh chóng nhận ra triệu chứng đột quỵ:
- F — Face (Méo mặt): yêu cầu bệnh nhân cười, kiểm tra xem mặt có xệ một bên không.
- A — Arms (Yếu tay): thử giơ hai tay lên, kiểm tra xem một tay bị yếu hoặc rơi xuống.
- S — Speech (Nói khó): bệnh nhân nói một câu đơn giản, xem có khó nói, ngọng hay không.
- T — Time (Thời gian): nếu có dấu hiệu bất thường nào, gọi cấp cứu ngay lập tức.
Ngoài FAST, bệnh nhân có thể biểu hiện:
- Đột ngột mất thăng bằng, chóng mặt hoặc mất phối hợp vận động.
- Đột nhiên mờ mắt hoặc mất thị lực một hoặc hai bên.
- Đau đầu dữ dội không rõ nguyên nhân xuất hiện đột ngột.
Ngay khi nhận thấy những dấu hiệu này, việc đưa bệnh nhân đến cơ sở y tế chuyên điều trị đột quỵ là điều kiện tiên quyết để vào “giờ vàng”.
Vai trò của cộng đồng và gia đình trong nhận diện sớm
Thực tế lâm sàng tại nhiều bệnh viện ở Việt Nam cho thấy đa số bệnh nhân đến viện để trễ sau “giờ vàng”. Trong một khảo sát tại một bệnh viện đa khoa tỉnh, kiến thức của người nhà về dấu hiệu đột quỵ và cách xử trí có ảnh hưởng rõ rệt đến thời gian cấp cứu trước viện: người nhà có hiểu biết về FAST và cách xử trí đã giúp rút ngắn thời gian cấp cứu đáng kể (4,5–5,2 lần) so với nhóm không có hiểu biết.
Điều này nhấn mạnh vai trò của giáo dục cộng đồng, không chỉ đối với bệnh nhân cao tuổi có nguy cơ cao, mà cả gia đình, người chăm sóc nhằm đưa bệnh nhân vào bệnh viện sớm và tận dụng tối đa thời gian vàng.
Quy trình xử trí khi người bệnh đến viện trong giờ vàng
Chẩn đoán nhanh và hội chẩn liên chuyên khoa
Ngay sau khi bệnh nhân được đưa đến cơ sở y tế, cần kích hoạt quy trình phản ứng nhanh đột quỵ, thường được gọi là “Code Stroke”.
Quy trình này gồm:
- Siêu âm và chụp CT/MRI não ngay lập tức để phân biệt nhồi máu não và xuất huyết.
- Hội chẩn liên chuyên khoa (thần kinh, cấp cứu, can thiệp mạch) nhằm quyết định phương pháp điều trị phù hợp.
Điều trị tái thông mạch
Điều trị tiêu sợi huyết tPA đường tĩnh mạch: Đây là tiêu chuẩn vàng cho nhồi máu não nếu bệnh nhân đến viện trong vòng ≤ 4,5 giờ kể từ khởi phát triệu chứng, giúp tan cục huyết khối và phục hồi dòng máu.
Can thiệp nội mạch (thrombectomy): Đối với các trường hợp tắc mạch lớn, kỹ thuật lấy huyết khối qua nội mạch có thể mở rộng cửa sổ điều trị nếu đánh giá hình ảnh cho thấy còn vùng penumbra.
Các biện pháp hỗ trợ và theo dõi
Bên cạnh tái thông mạch, các biện pháp hỗ trợ khác không kém phần quan trọng gồm:
- Duy trì oxy máu, huyết áp ổn định.
- Kiểm soát đường huyết và nhiệt độ cơ thể.
- Điều trị dự phòng biến chứng như phù não, loét do nằm liệt.
- Theo dõi liên tục trong khu vực chăm sóc đột quỵ chuyên sâu.
Hậu quả nếu bỏ lỡ giờ vàng
Nếu bệnh nhân đến viện trễ hoặc chậm trễ trong điều trị, vùng não bị hoại tử sẽ tăng lên không hồi phục, dẫn đến:
- Tỷ lệ di chứng nặng chiếm cao hơn.
- Tỷ lệ tử vong tăng theo thời gian trôi qua sau khởi phát.
- Gia tăng nhu cầu phục hồi chức năng dài hạn, gánh nặng kinh tế và chăm sóc gia đình.
- Theo nghiên cứu tại Việt Nam, khoảng 80% bệnh nhân đến viện đã bỏ lỡ “giờ vàng” 4,5 giờ, gây giảm hiệu quả điều trị tiêu sợi huyết và khả năng hồi phục.
Các chiến lược nâng cao hiệu quả xử trí giờ vàng
Để cải thiện tiên lượng và giảm tỷ lệ tử vong tàn phế do đột quỵ, việc tối ưu hóa xử trí trong “giờ vàng” không chỉ phụ thuộc vào kỹ thuật điều trị mà còn đòi hỏi một chiến lược toàn diện từ cộng đồng đến bệnh viện chuyên sâu. Các nghiên cứu quốc tế cho thấy việc xây dựng hệ thống điều trị đột quỵ đồng bộ có thể làm tăng tỷ lệ bệnh nhân được tái thông mạch thành công lên trên 60–70% và giảm tỷ lệ tử vong đáng kể.
Tối ưu hóa hệ thống cấp cứu trước viện (Pre-hospital Care)
Khoảng thời gian từ khi khởi phát triệu chứng đến khi bệnh nhân vào bệnh viện (onset-to-door time) chiếm phần lớn thời gian trong “chuỗi giờ vàng”. Tại nhiều quốc gia đang phát triển, thời gian này thường kéo dài do:
- Thiếu nhận thức cộng đồng.
- Tự điều trị tại nhà.
- Di chuyển bằng phương tiện cá nhân thay vì xe cấp cứu.
- Không phân tuyến đến trung tâm đột quỵ chuyên sâu.
Các chiến lược cải thiện bao gồm:
Đào tạo nhân viên cấp cứu 115 về sàng lọc đột quỵ
Nhân viên cấp cứu cần được huấn luyện sử dụng các thang điểm tiền viện như FAST, Cincinnati Prehospital Stroke Scale (CPSS) hoặc Los Angeles Prehospital Stroke Screen (LAPSS). Việc sàng lọc chính xác giúp:
- Ưu tiên vận chuyển.
- Thông báo trước cho bệnh viện (“pre-notification”).
- Kích hoạt quy trình Code Stroke trước khi bệnh nhân đến.
Nghiên cứu cho thấy thông báo trước có thể rút ngắn thời gian trung bình 15–20 phút.
Mô hình “Stroke-ready hospital” và phân tuyến hợp lý
Thay vì đưa bệnh nhân đến cơ sở y tế gần nhất nhưng không có khả năng can thiệp tái thông mạch, hệ thống cần định hướng vận chuyển trực tiếp đến trung tâm có:
- CT/MRI 24/7.
- Đội can thiệp nội mạch.
- Đơn vị đột quỵ (Stroke Unit).
Tại các quốc gia phát triển, hệ thống “hub-and-spoke” giúp tăng tỷ lệ can thiệp nội mạch trong 6 giờ đầu lên trên 50%.
Chuẩn hóa quy trình “Code Stroke” tại bệnh viện
Thời gian từ khi bệnh nhân vào viện đến khi tiêm tiêu sợi huyết (door-to-needle time) là chỉ số quan trọng. Khuyến cáo quốc tế đặt mục tiêu:
- ≤ 60 phút (chuẩn vàng).
- Nhiều trung tâm hiện đại đạt ≤ 45 phút.
- Một số trung tâm đột phá đạt ≤ 30 phút.
Các biện pháp cải thiện gồm:
Quy trình song song (Parallel workflow)
Thay vì làm từng bước tuần tự (khám – xét nghiệm – chụp CT – hội chẩn), các khâu được thực hiện đồng thời:
- Lấy máu xét nghiệm ngay tại phòng CT.
- Đánh giá thần kinh tại giường.
- Chuẩn bị thuốc trước khi có kết quả hình ảnh.
Ứng dụng thang điểm đánh giá nhanh
- NIHSS (National Institutes of Health Stroke Scale) để đánh giá mức độ nặng.
- ASPECTS trên CT để ước lượng vùng tổn thương.
Việc chuẩn hóa này giúp giảm sai sót và rút ngắn thời gian quyết định điều trị.
Mở rộng cửa sổ điều trị bằng công nghệ hình ảnh và trí tuệ nhân tạo
Trước đây, điều trị tái thông mạch bị giới hạn trong 4,5–6 giờ đầu. Tuy nhiên, các nghiên cứu lớn như DAWN và DEFUSE-3 đã chứng minh rằng ở những bệnh nhân có vùng penumbra còn bảo tồn, can thiệp nội mạch vẫn có lợi ích đến 16–24 giờ sau khởi phát.
Cơ sở của mở rộng cửa sổ điều trị dựa trên:
- Chụp CT tưới máu (CT perfusion).
- MRI khuếch tán – tưới máu (DWI–PWI mismatch).
- Phần mềm phân tích tự động (ví dụ RAPID).
Các hệ thống AI có thể:
- Tự động xác định thể tích lõi nhồi máu.
- Ước tính vùng mô não còn cứu được.
- Hỗ trợ quyết định can thiệp nhanh chóng.
Việc ứng dụng công nghệ này giúp tăng số bệnh nhân đủ điều kiện can thiệp thêm 15–20% so với tiêu chí thời gian đơn thuần.
Phát triển đơn vị đột quỵ chuyên sâu
Nhiều phân tích gộp cho thấy điều trị tại đơn vị đột quỵ chuyên biệt giúp:
- Giảm tử vong 14–20%.
- Giảm nguy cơ tàn phế nặng.
- Rút ngắn thời gian nằm viện.
Đơn vị đột quỵ cần có:
- Theo dõi huyết áp liên tục.
- Kiểm soát huyết áp theo mục tiêu.
- Phòng ngừa biến chứng (viêm phổi, loét tỳ đè, huyết khối tĩnh mạch sâu).
- Bắt đầu phục hồi chức năng sớm trong 24–48 giờ đầu.
Tăng cường giáo dục cộng đồng và truyền thông đại chúng
Dù kỹ thuật điều trị tiến bộ, tỷ lệ bệnh nhân đến viện trong 4,5 giờ đầu tại nhiều nước châu Á vẫn dưới 30%. Điều này cho thấy nút thắt chính nằm ở nhận thức cộng đồng.
Chiến lược truyền thông cần:
- Phổ biến FAST qua truyền hình, mạng xã hội.
- Tuyên truyền tại trạm y tế, bệnh viện.
- Giáo dục nhóm nguy cơ cao (tăng huyết áp, rung nhĩ, đái tháo đường).
- Lồng ghép trong chương trình quản lý bệnh mạn tính.
Các chiến dịch truyền thông quốc gia đã chứng minh có thể tăng tỷ lệ nhập viện sớm thêm 8–12% sau 1–2 năm triển khai.
Ứng dụng Telemedicine và “Telestroke”
Ở các vùng nông thôn hoặc miền núi, thiếu bác sĩ thần kinh là rào cản lớn. Mô hình Telestroke cho phép:
- Bác sĩ tuyến trên hội chẩn từ xa.
- Đọc phim CT trực tuyến.
- Hướng dẫn tiêm tPA tại tuyến dưới.
Mô hình này giúp tăng tỷ lệ tiêu sợi huyết tại các bệnh viện tuyến tỉnh lên 2–3 lần so với trước khi triển khai.
Kết luận
Đột quỵ não là một cấp cứu y tế hàng đầu gây tử vong và tàn phế. Việc nhận diện sớm triệu chứng và xử trí trong “giờ vàng” - đặc biệt là ≤ 4,5 giờ đầu sau khi khởi phát có thể cứu sống mô não và giảm nguy cơ di chứng lâu dài.
Quy trình phản ứng nhanh (“Code Stroke”), điều trị tái thông mạch kịp thời, phối hợp liên chuyên khoa hiệu quả, cùng với giáo dục cộng đồng và vận hành hệ thống cấp cứu hiệu quả là nền tảng để cải thiện kết quả điều trị đột quỵ. Việc ứng dụng công nghệ tiên tiến để mở rộng cửa sổ điều trị cũng là hướng đi triển vọng trong tương lai.
BS. Nguyễn Biên (Thọ Xuân Đường)




.gif)